Ο Ορθοπεδικός Χειρουργός & Αθλητίατρος Ιωάννης Γιαννακόπουλος ως Ομιλητής στη Βραδιά Αθλητιατρικής
Με επιτυχία πραγματοποιήθηκε η «Βραδιά Αθλητιατρικής» της ISOKINETIC ATHENS με θέμα: «Τραυματισμοί της ποδοκνημικής άρθρωσης και επιστροφή στην απόδοση», συγκεντρώνοντας επαγγελματίες της ιατρικής, της φυσικοθεραπείας και του αθλητισμού με κοινό ενδιαφέρον τις σύγχρονες εξελίξεις στην αθλητιατρική και τη λειτουργική αποκατάσταση αθλητικών κακώσεων. Η επιστημονική εκδήλωση πραγματοποιήθηκε στις εγκαταστάσεις της ISOKINETIC ATHENS στο ΟΑΚΑ και επικεντρώθηκε στις σύγχρονες θεραπευτικές προσεγγίσεις για τους τραυματισμούς της ποδοκνημικής άρθρωσης, στις νεότερες μεθόδους αποκατάστασης, καθώς και στις στρατηγικές ασφαλούς και λειτουργικής επιστροφής του ασθενούς και του αθλητή στις δραστηριότητές τους. Παράλληλα, αναδείχθηκε η σημασία της διεπιστημονικής συνεργασίας και της εξατομικευμένης θεραπευτικής προσέγγισης στη σύγχρονη αθλητιατρική.
Η συμμετοχή του Δρ. Ιωάννη Γιαννακόπουλου στη Βραδιά Αθλητιατρικής
Ο Ορθοπεδικός Χειρουργός & Αθλητίατρος στην Αθήνα, Ιωάννης Γιαννακόπουλος, συμμετείχε ως ομιλητής στο επιστημονικό πρόγραμμα της Βραδιάς Αθλητιατρικής της ISOKINETIC ATHENS, μαζί με διακεκριμένους επαγγελματίες της αθλητιατρικής και της αποκατάστασης. Η εκδήλωση επικεντρώθηκε στις σύγχρονες εξελίξεις που αφορούν τους τραυματισμούς της ποδοκνημικής άρθρωσης και τη λειτουργική επιστροφή του ασθενούς και του αθλητή στην απόδοση.

Κατά τη διάρκεια της ομιλίας του παρουσιάστηκαν σύγχρονες θεραπευτικές προσεγγίσεις για τις κακώσεις της ποδοκνημικής και του άκρου ποδός, με ιδιαίτερη έμφαση:
- Στην ακριβή κλινική αξιολόγηση των τραυματισμών
- Στη σωστή επιλογή της θεραπευτικής αντιμετώπισης
- Στη λειτουργική και εξατομικευμένη αποκατάσταση
- Στην πρόληψη επανατραυματισμών
- Στην ασφαλή επιστροφή του ασθενούς και του αθλητή στις δραστηριότητές του
Ιδιαίτερη αναφορά έγινε στη σημασία της εξατομικευμένης προσέγγισης, καθώς κάθε τραυματισμός της ποδοκνημικής παρουσιάζει διαφορετικά χαρακτηριστικά και απαιτεί προσαρμοσμένο θεραπευτικό σχεδιασμό, ανάλογα με τις ανάγκες, το επίπεδο δραστηριότητας και τους λειτουργικούς στόχους κάθε ασθενούς. Παράλληλα, τονίστηκε ο σημαντικός ρόλος της σύγχρονης αποκατάστασης και της σωστής καθοδήγησης του ασθενούς, ώστε η επιστροφή στην καθημερινότητα και την άθληση να πραγματοποιείται με ασφάλεια και όσο το δυνατόν μικρότερο κίνδυνο υποτροπής ή επανατραυματισμού.
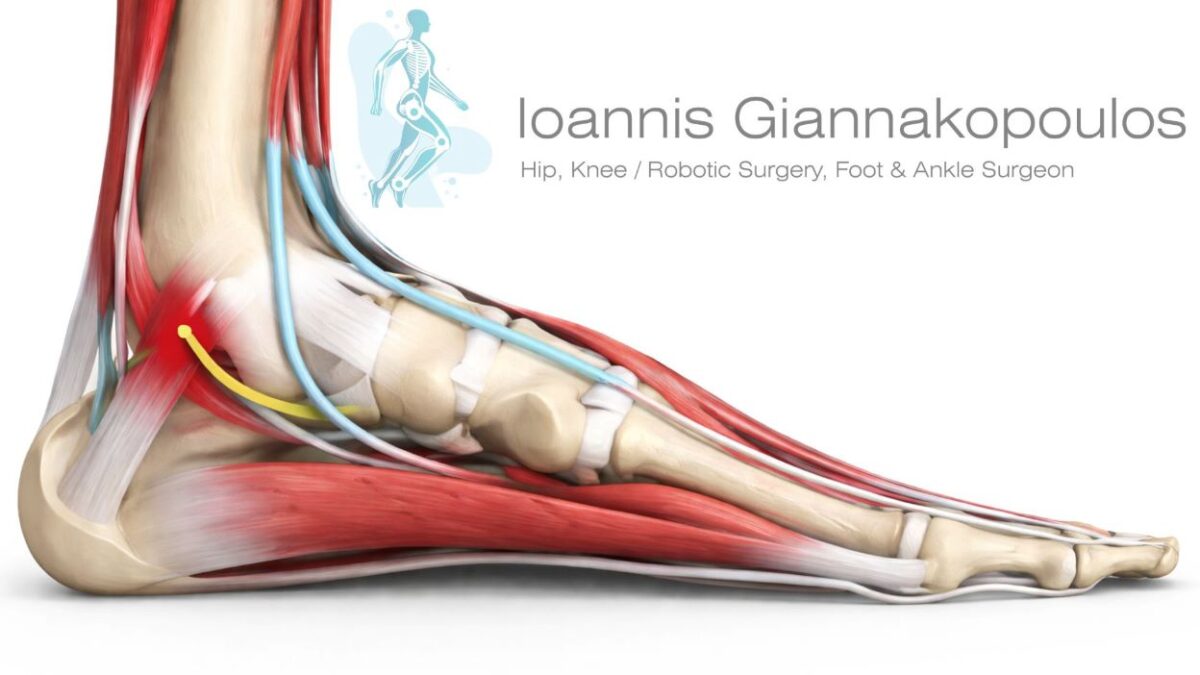
Τραυματισμοί ποδοκνημικής και σύγχρονη αποκατάσταση
Οι τραυματισμοί της ποδοκνημικής αποτελούν μία από τις συχνότερες κακώσεις τόσο στον αθλητισμό όσο και στην καθημερινότητα, επηρεάζοντας σημαντικά τη λειτουργικότητα, τη βάδιση και την αθλητική απόδοση. Διαστρέμματα, συνδεσμικές κακώσεις, τενοντοπάθειες, οστεοχόνδρινες βλάβες και κατάγματα μπορούν, όταν δεν αντιμετωπιστούν σωστά, μπορούν να οδηγήσουν σε χρόνιο πόνο, αστάθεια και επαναλαμβανόμενους τραυματισμούς.
Κατά τη διάρκεια της επιστημονικής εκδήλωσης παρουσιάστηκαν σύγχρονες θεραπευτικές προσεγγίσεις που εφαρμόζονται σήμερα στην αντιμετώπιση των κακώσεων της ποδοκνημικής, με στόχο τη λειτουργική αποκατάσταση και την ασφαλή επιστροφή στις δραστηριότητες. Ιδιαίτερη αναφορά έγινε:
- Στα εξειδικευμένα πρωτόκολλα φυσικοθεραπείας
- Στις σύγχρονες τεχνικές λειτουργικής αποκατάστασης
- Στην αρθροσκοπική χειρουργική ποδοκνημικής
- Στις ελάχιστα επεμβατικές χειρουργικές τεχνικές
- Στα εξατομικευμένα προγράμματα επιστροφής στην άθληση
Ιδιαίτερη έμφαση δόθηκε στη σημασία της ολοκληρωμένης αποκατάστασης μετά από τραυματισμό, καθώς η επιτυχής αντιμετώπιση δεν αφορά μόνο την υποχώρηση των συμπτωμάτων, αλλά και την πλήρη λειτουργική επανένταξη του ασθενούς στις καθημερινές και αθλητικές δραστηριότητές του, με όσο το δυνατόν μικρότερο κίνδυνο επανατραυματισμού.
Η σημασία της διεπιστημονικής συνεργασίας στην αθλητιατρική
Η επιστημονική βραδιά ανέδειξε τον καθοριστικό ρόλο της διεπιστημονικής συνεργασίας στη σύγχρονη αντιμετώπιση των τραυματισμών της ποδοκνημικής άρθρωσης. Η στενή συνεργασία μεταξύ ορθοπαιδικού χειρουργού, αθλητίατρου και φυσικοθεραπευτή αποτελεί βασικό παράγοντα για την ολοκληρωμένη αποκατάσταση και την ασφαλή επιστροφή του ασθενούς στις καθημερινές και αθλητικές δραστηριότητές του.
Η σύγχρονη προσέγγιση στην αθλητιατρική δεν περιορίζεται μόνο στη θεραπεία της κάκωσης, αλλά περιλαμβάνει ένα ολοκληρωμένο πλάνο διαχείρισης που βασίζεται:
- Στην έγκαιρη και σωστή διάγνωση
- Στον εξατομικευμένο θεραπευτικό σχεδιασμό
- Στην παρακολούθηση της πορείας αποκατάστασης
- Στη σταδιακή και ασφαλή επανένταξη στην άθληση
- Στην πρόληψη μελλοντικών τραυματισμών
Η λειτουργική και εξατομικευμένη αντιμετώπιση αποτελεί πλέον βασική αρχή της σύγχρονης αθλητιατρικής, με στόχο όχι μόνο την αποκατάσταση του τραυματισμού αλλά και τη διατήρηση της μακροχρόνιας λειτουργικότητας και σταθερότητας της ποδοκνημικής άρθρωσης.
Γνωρίστε τον Ορθοπεδικό Χειρουργό & Αθλητίατρο Ιωάννη Γιαννακόπουλο
Ο Ιωάννης Γιαννακόπουλος είναι Ορθοπεδικός Χειρουργός & Αθλητίατρος και Διευθυντής της Ορθοπαιδικής Κλινικής Χειρουργικής Κάτω Άκρων & Ρομποτικής Χειρουργικής στο Ιατρικό Κέντρο Αθηνών στο Μαρούσι. Διαθέτει πολυετή εμπειρία στη διάγνωση και αντιμετώπιση παθήσεων της ποδοκνημικής και του άκρου ποδός, με ιδιαίτερη εξειδίκευση:
- Στην αθλητιατρική
- Στην αρθροσκοπική χειρουργική ποδοκνημικής
- Στις ελάχιστα επεμβατικές τεχνικές
- Στην αποκατάσταση αθλητικών κακώσεων
- Στη χειρουργική κάτω άκρων
Έχει εκπαιδευτεί και εργαστεί για περισσότερα από 15 χρόνια στη Γερμανία, αποκτώντας σημαντική εμπειρία στη σύγχρονη ορθοπαιδική χειρουργική και αθλητιατρική.
Επικοινωνήστε με το ιατρείο
Εάν αντιμετωπίζετε πόνο στην ποδοκνημική, συχνά διαστρέμματα, αίσθημα αστάθειας ή τραυματισμούς που επηρεάζουν την καθημερινότητα και την αθλητική σας δραστηριότητα, η έγκαιρη αξιολόγηση από εξειδικευμένο ορθοπαιδικό χειρουργό είναι ιδιαίτερα σημαντική. Η σωστή διάγνωση και η εξατομικευμένη θεραπευτική προσέγγιση μπορούν να συμβάλουν καθοριστικά στη λειτουργική αποκατάσταση της ποδοκνημικής, στη μείωση του κινδύνου επανατραυματισμών και στην ασφαλή επιστροφή στις δραστηριότητές σας.
Ο Ορθοπεδικός Χειρουργός & Αθλητίατρος στην Αθήνα, Ιωάννης Γιαννακόπουλος παρέχει ολοκληρωμένη αντιμετώπιση παθήσεων και αθλητικών κακώσεων της ποδοκνημικής και του άκρου ποδός. Επικοινωνήστε με το ιατρείο μας και προγραμματίστε την επίσκεψή σας, ώστε να λάβετε μια ολοκληρωμένη ορθοπαιδική αξιολόγηση και να ενημερωθείτε υπεύθυνα για τις σύγχρονες θεραπευτικές επιλογές που μπορούν να συμβάλουν στην γρήγορη αποκατάσταση και στην ασφαλή επιστροφή στις καθημερινές και αθλητικές σας δραστηριότητες.
Δρ. Ιωάννης Γιαννακόπουλος, MD, PhD, MHCM
Ορθοπεδικός Χειρουργός – Αθλητίατρος
Διευθυντής Ορθοπεδικής Κλινικής Χειρουργικής Κάτω Άκρων και Ρομποτικής Χειρουργικής Ιατρικό Κέντρο Αθηνών
Διδάκτωρ Πανεπιστημίου Κολωνίας, Γερμανίας
Master of Science Διοίκηση Μονάδων Υγείας , Πανεπιστήμιο Κύπρου
τ. Αν. Διευθυντής Πιστοποιημένου Κέντρου Αρθροπλαστικής Ισχίου & Γόνατος και Χειρουργικής Γόνατος,
τ. Διευθυντής Τμήματος Χειρουργικής Ποδοκνημικής και Άκρου Ποδός, Municipal Hospital Nettetal Germany
Λεωφόρος Κηφισίας 56 & Δελφών, Ιατρικό Κέντρο Αθηνών, Μαρούσι
Τηλέφωνα Επικοινωνίας: 6981105000