Αρθροπλαστική Ισχίου MIS στην Αθήνα | Δρ. Ιωάννης Γιαννακόπουλος
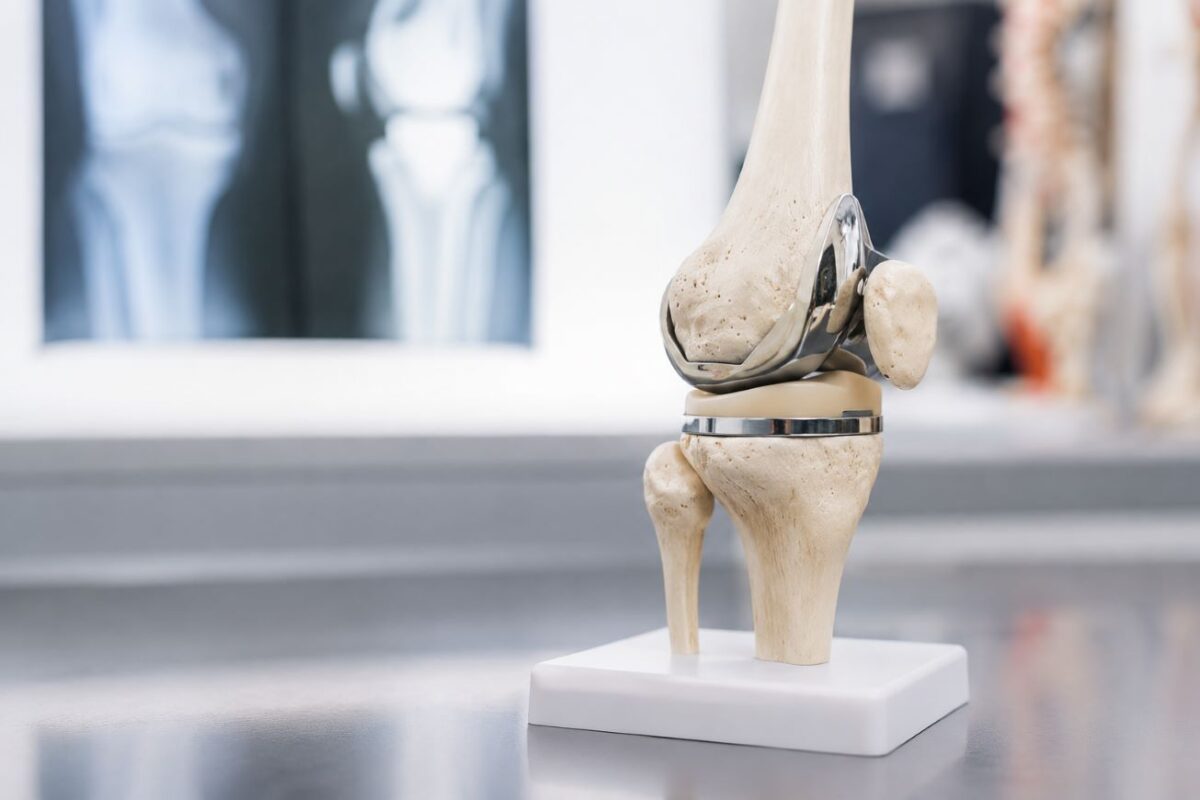
Η αρθροπλαστική ισχίου MIS αποτελεί μία σύγχρονη ελάχιστα επεμβατική χειρουργική τεχνική για την αντιμετώπιση της προχωρημένης αρθρίτιδας και άλλων σοβαρών παθήσεων του ισχίου. Ο όρος MIS (Minimally Invasive Surgery) αναφέρεται σε ελάχιστα επεμβατικές τεχνικές αρθροπλαστικής που εφαρμόζονται μέσω μικρότερων χειρουργικών τομών και με στόχο τον περιορισμό του τραυματισμού των μυών και των μαλακών μορίων, συγκριτικά με τις κλασικές τεχνικές ολικής αρθροπλαστικής ισχίου. Επιπλέον η εξέλιξη των εμφυτευμάτων και των σύγχρονων πρωτοκόλλων αποκατάστασης έχει συμβάλει σημαντικά στη βελτίωση των κλινικών και λειτουργικών αποτελεσμάτων της Αρθροπλαστικής ισχίου MIS. Στο άρθρο που ακολουθεί παρουσιάζονται αναλυτικά τι είναι η τεχνική, πότε ενδείκνυται, ποια είναι τα βασικά πλεονεκτήματά της και τι περιλαμβάνει η μετεγχειρητική αποκατάσταση.
Τι είναι η αρθροπλαστική ισχίου MIS;
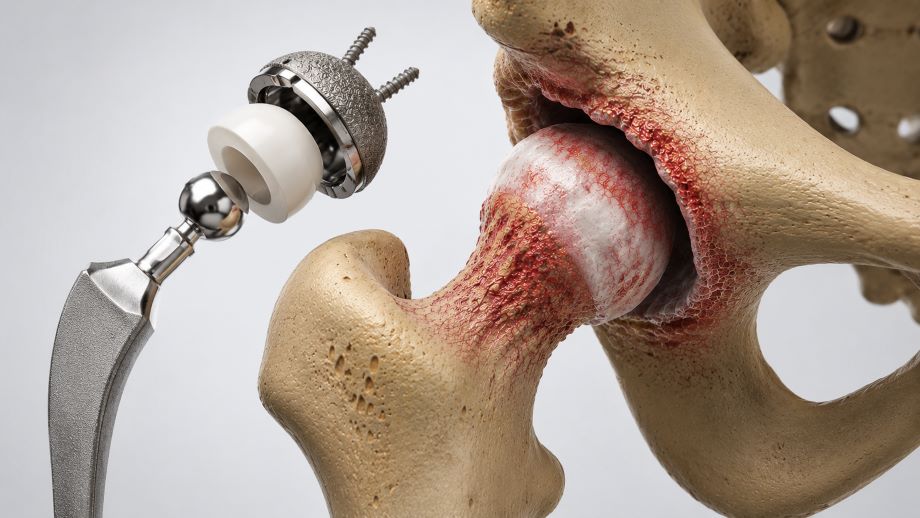
Η αρθροπλαστική ισχίου MIS (Minimally Invasive Surgery) είναι μία σύγχρονη ελάχιστα επεμβατική τεχνική ολικής αρθροπλαστικής, κατά την οποία η αντικατάσταση της φθαρμένης άρθρωσης του ισχίου πραγματοποιείται μέσω χειρουργικών προσπελάσεων που στοχεύουν στον περιορισμό του τραυματισμού των μαλακών μορίων και ιδιαίτερα των μυών γύρω από την άρθρωση.
Κατά την επέμβαση, οι κατεστραμμένες αρθρικές επιφάνειες της κοτύλης και της μηριαίας κεφαλής αφαιρούνται και αντικαθίστανται από ειδικά εμφυτεύματα (πρόθεση ισχίου), με στόχο την αποκατάσταση της λειτουργικότητας της άρθρωσης, τη μείωση του πόνου και τη βελτίωση της κινητικότητας του ασθενούς. Η ελάχιστα επεμβατική τεχνική επιχειρεί να διατηρήσει όσο το δυνατόν περισσότερο ανέπαφους τους μυς, τους τένοντες και τους μαλακούς ιστούς της περιοχής, γεγονός που μπορεί να συμβάλει σε ταχύτερη κινητοποίηση και μικρότερη μετεγχειρητική επιβάρυνση σε επιλεγμένους ασθενείς.
Πότε χρειάζεται η αρθροπλαστική ισχίου MIS;
Η αρθροπλαστική ισχίου MIS εφαρμόζεται σε ασθενείς με προχωρημένη βλάβη της άρθρωσης του ισχίου, όταν ο πόνος, η δυσκαμψία και ο λειτουργικός περιορισμός επηρεάζουν σημαντικά την καθημερινότητα και την ποιότητα ζωής τους, ενώ οι συντηρητικές θεραπευτικές επιλογές δεν προσφέρουν πλέον επαρκή ανακούφιση.
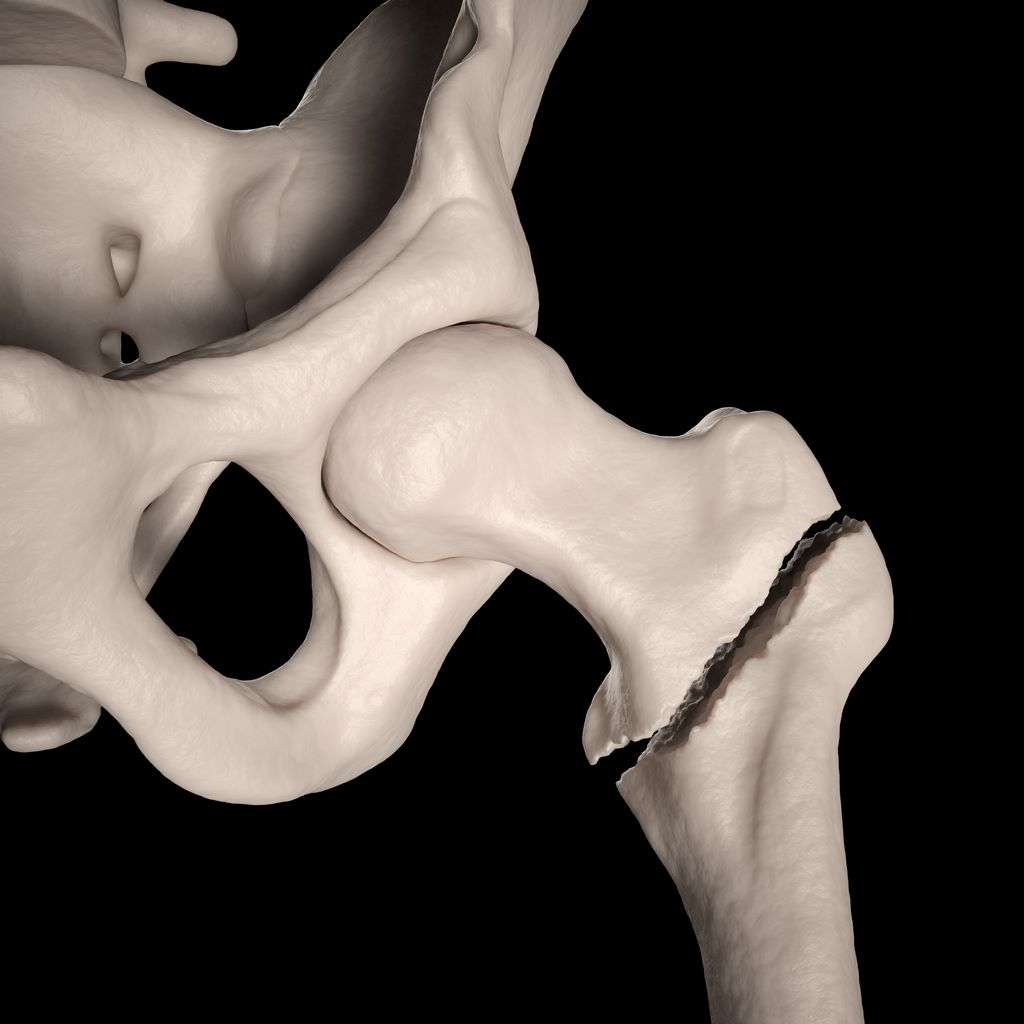
Η συχνότερη αιτία που οδηγεί σε ολική αρθροπλαστική ισχίου είναι η προχωρημένη οστεοαρθρίτιδα ισχίου κατά την οποία παρατηρείται προοδευτική φθορά του αρθρικού χόνδρου και εκφυλισμός της άρθρωσης. Ωστόσο, η αρθροπλαστική ισχίου MIS μπορεί επίσης να ενδείκνυται σε ασθενείς με:
- ρευματοειδή αρθρίτιδα ή άλλες φλεγμονώδεις αρθροπάθειες.
- άσηπτη νέκρωση της μηριαίας κεφαλής.
- μετατραυματική αρθρίτιδα μετά από κατάγματα ή σοβαρές κακώσεις του ισχίου.
- αναπτυξιακή δυσπλασία ισχίου.
- ορισμένα κατάγματα του αυχένα του μηριαίου.
- αποτυχία προηγούμενων χειρουργικών επεμβάσεων ή παλαιότερης αρθροπλαστικής.
Τα συμπτώματα που συνήθως οδηγούν τον ασθενή στον ορθοπεδικό χειρουργό εξελίσσονται σταδιακά και μπορεί να επιδεινώνονται με την πάροδο του χρόνου. Τα συχνότερα περιλαμβάνουν:
- χρόνιο πόνο στη βουβωνική χώρα, στον γλουτό ή στο πρόσθιο μέρος του μηρού.
- πόνο κατά τη βάδιση, την ορθοστασία ή την ανάβαση σκάλας.
- δυσκαμψία και περιορισμό του εύρους κίνησης του ισχίου.
- δυσκολία σε καθημερινές δραστηριότητες, όπως η ένδυση ή η είσοδος στο αυτοκίνητο.
- μείωση της απόστασης βάδισης.
- νυχτερινό πόνο ή πόνο σε κατάσταση ηρεμίας.
- χωλότητα ή αίσθημα αστάθειας,
- προοδευτική μείωση της λειτουργικότητας και της ανεξαρτησίας.
Πλεονεκτήματα
Η σύγχρονη αρθροπλαστική ισχίου MIS βασίζεται στη φιλοσοφία της ελάχιστα τραυματικής χειρουργικής, με στόχο τη μικρότερη δυνατή επιβάρυνση των μαλακών μορίων γύρω από την άρθρωση του ισχίου. Όταν εφαρμόζεται σε κατάλληλα επιλεγμένους ασθενείς και από εξειδικευμένο ορθοπεδικό χειρουργό με εμπειρία στις ελάχιστα επεμβατικές τεχνικές, μπορεί να προσφέρει σημαντικά πλεονεκτήματα κυρίως κατά την πρώιμη μετεγχειρητική περίοδο. Τα συχνότερα πλεονεκτήματα περιλαμβάνουν:
- μικρότερη χειρουργική τομή
- περιορισμένο τραυματισμό μυών και μαλακών μορίων
- μειωμένη απώλεια αίματος
- μικρότερο μετεγχειρητικό πόνο
- ταχύτερη κινητοποίηση
- μικρότερη διάρκεια νοσηλείας
- ταχύτερη επιστροφή στις καθημερινές δραστηριότητες
- βελτιωμένη λειτουργική αποκατάσταση στα πρώτα μετεγχειρητικά στάδια
- μειωμένη ανάγκη για ισχυρά αναλγητικά σε ορισμένους ασθενείς
- αισθητικά μικρότερη ουλή
Ωστόσο, είναι σημαντικό να τονιστεί ότι τα μακροπρόθεσμα λειτουργικά αποτελέσματα της αρθροπλαστικής εξαρτώνται κυρίως από:
- τη σωστή τοποθέτηση των εμφυτευμάτων
- τη σταθερότητα της άρθρωσης
- τη συνολική χειρουργική τεχνική
- την ποιότητα των υλικών
- τη συμμόρφωση του ασθενούς στο πρόγραμμα αποκατάστασης
Είναι κατάλληλη για όλους τους ασθενείς η αρθροπλαστική ισχίου MIS;
Η επιλογή της Αρθροπλαστικής ισχίου MIS δεν είναι κατάλληλη για όλους τους ασθενείς και πρέπει πάντα να εξατομικεύεται μετά από λεπτομερή κλινική και απεικονιστική αξιολόγηση. Παράγοντες όπως σοβαρές ανατομικές παραμορφώσεις του ισχίου, προηγούμενα χειρουργεία στην περιοχή, σημαντική παχυσαρκία, έντονη μυϊκή ανάπτυξη ή σύνθετες τεχνικές δυσκολίες μπορεί να περιορίσουν την εφαρμογή ορισμένων ελάχιστα επεμβατικών προσπελάσεων. Σε αυτές τις περιπτώσεις, ενδέχεται να προτιμηθεί διαφορετική χειρουργική προσέγγιση, με στόχο τη βέλτιστη ορατότητα, την ακριβή τοποθέτηση των εμφυτευμάτων και τη μέγιστη δυνατή ασφάλεια της επέμβασης.
Πρωτόκολλο ταχείας αποκατάστασης μετά από αρθροπλαστική ισχίου MIS
Η σύγχρονη Αρθροπλαστική ισχίου MIS συνδυάζεται συχνά με πρωτόκολλα ταχείας αποκατάστασης (fast-track protocols), τα οποία έχουν σχεδιαστεί με στόχο τη μείωση του μετεγχειρητικού πόνου, την ασφαλή πρώιμη κινητοποίηση και την ταχύτερη επιστροφή του ασθενούς στην καθημερινότητα.
Τα πρωτόκολλα αυτά βασίζονται σε πολυπαραγοντική προσέγγιση και περιλαμβάνουν συνδυασμό σύγχρονων αναισθησιολογικών τεχνικών, αποτελεσματικής αναλγησίας, πρώιμης κινητοποίησης και εξατομικευμένης φυσικοθεραπείας. Είναι σημαντικό να τονιστεί ότι το πρόγραμμα αποκατάστασης εξατομικεύεται ανάλογα με:
- την ηλικία και τη γενική κατάσταση του ασθενούς
- τα συνοδά νοσήματα
- την ποιότητα των οστών και των μαλακών μορίων
- τη σταθερότητα της πρόθεσης
- τη χειρουργική προσπέλαση που εφαρμόστηκε
- τη συνολική μετεγχειρητική πορεία.
Άμεση μετεγχειρητική κινητοποίηση
Στις περισσότερες περιπτώσεις, η κινητοποίηση ξεκινά ήδη από τις πρώτες ώρες μετά την επέμβαση ή εντός του πρώτου 24ώρου. Υπό την καθοδήγηση φυσικοθεραπευτή, ο ασθενής ενθαρρύνεται να:
- καθίσει εκτός κρεβατιού
- σταθεί με υποστήριξη
- ξεκινήσει βάδιση με πατερίτσες
- πραγματοποιεί ήπιες ασκήσεις κινητικότητας και μυϊκής ενεργοποίησης.
Η πρώιμη κινητοποίηση συμβάλλει όχι μόνο στη λειτουργική αποκατάσταση αλλά και στη μείωση του κινδύνου επιπλοκών, όπως η φλεβική θρόμβωση, οι αναπνευστικές επιπλοκές και η μυϊκή αδυναμία.
Πρώτες εβδομάδες αποκατάστασης
Κατά τις πρώτες 2–6 εβδομάδες μετά την αρθροπλαστική ισχίου MIS, το πρόγραμμα αποκατάστασης επικεντρώνεται στη σταδιακή επαναφορά της κινητικότητας και της λειτουργικότητας του ισχίου. Συνήθως περιλαμβάνει:
- προοδευτική αύξηση της βάδισης
- ασκήσεις εύρους κίνησης
- ήπια ενδυνάμωση των μυών του ισχίου και του κάτω άκρου,
- εκπαίδευση ισορροπίας και βάδισης
- σταδιακή μείωση των βοηθημάτων βάδισης όταν το επιτρέπει η κλινική εικόνα.
Η πλήρης φόρτιση επιτρέπεται συχνά από τις πρώτες ημέρες, εφόσον η σταθερότητα της πρόθεσης και η γενική κατάσταση του ασθενούς το επιτρέπουν. Ωστόσο, οι ακριβείς οδηγίες διαφοροποιούνται ανάλογα με τον τύπο της πρόθεσης και τη χειρουργική τεχνική.
Αντιπηκτική αγωγή και πρόληψη θρομβώσεων
Μετά από ολική αρθροπλαστική ισχίου εφαρμόζεται συστηματικά θρομβοπροφύλαξη, καθώς υπάρχει αυξημένος κίνδυνος φλεβικής θρόμβωσης και πνευμονικής εμβολής κατά τη μετεγχειρητική περίοδο. Η αντιπηκτική αγωγή εξατομικεύεται και μπορεί να περιλαμβάνει:
- ηπαρίνες χαμηλού μοριακού βάρους
- από του στόματος αντιπηκτικούς παράγοντες
- σε επιλεγμένες περιπτώσεις ασπιρίνη.
Η διάρκεια της θρομβοπροφύλαξης καθορίζεται από τον θεράποντα ιατρό και συχνά κυμαίνεται περίπου στις 4–6 εβδομάδες μετά την επέμβαση. Σημαντικό ρόλο στην πρόληψη θρομβώσεων έχουν επίσης:
- η πρώιμη κινητοποίηση
- οι ασκήσεις κάτω άκρων
- η επαρκής ενυδάτωση
- η χρήση αντιθρομβωτικών καλτσών όπου ενδείκνυται.
Αναλγητική αγωγή
Η σύγχρονη αντιμετώπιση του μετεγχειρητικού πόνου βασίζεται στην πολυπαραγοντική αναλγησία με στόχο τον αποτελεσματικό έλεγχο του πόνου και τη διευκόλυνση της κινητοποίησης. Η αναλγητική αγωγή μπορεί να περιλαμβάνει:
- παρακεταμόλη
- μη στεροειδή αντιφλεγμονώδη φάρμακα, όταν δεν υπάρχουν αντενδείξεις
- ήπια οπιοειδή για περιορισμένο χρονικό διάστημα
- τοπικές αναισθητικές τεχνικές ή περιοχική αναλγησία
- παγοθεραπεία.
Η χορήγηση και η διάρκεια της φαρμακευτικής αγωγής εξατομικεύονται με βάση:
- την ηλικία
- τη νεφρική και ηπατική λειτουργία
- τα συνοδά νοσήματα
- την ένταση του πόνου
- τη συνολική μετεγχειρητική πορεία.
Επιστροφή στις καθημερινές δραστηριότητες
Οι περισσότεροι ασθενείς μπορούν να επιστρέψουν προοδευτικά στις βασικές καθημερινές δραστηριότητες μέσα στις πρώτες εβδομάδες μετά την επέμβαση. Η επιστροφή στην οδήγηση, στην εργασία και στη χαμηλής επιβάρυνσης άσκηση εξαρτάται από τη λειτουργική αποκατάσταση, τη μυϊκή ενδυνάμωση και τις οδηγίες του θεράποντα χειρουργού. Η πλήρης λειτουργική αποκατάσταση συνεχίζεται για αρκετούς μήνες μετά την επέμβαση και η συμμόρφωση στο πρόγραμμα φυσικοθεραπείας αποτελεί καθοριστικό παράγοντα για το τελικό αποτέλεσμα.
Γνωρίστε τον Ορθοπεδικό Χειρουργό στην Αθήνα, Δρ. Ιωάννη Γιαννακόπουλο
Ο Δρ. Ιωάννης Γιαννακόπουλος είναι Ορθοπεδικός Χειρουργός & Αθλητίατρος, Διευθυντής της Ορθοπεδικής Κλινικής Χειρουργικής Κάτω Άκρων & Ρομποτικής Χειρουργικής στο Ιατρικό Κέντρο Αθηνών, με πολυετή εμπειρία στη σύγχρονη χειρουργική ισχίου και γόνατος.
Έχει εκπαιδευτεί και εργαστεί για περισσότερα από 15 έτη σε πανεπιστημιακές κλινικές της Γερμανίας, αποκτώντας υψηλή εξειδίκευση στις ελάχιστα επεμβατικές τεχνικές αρθροπλαστικής και στη σύγχρονη χειρουργική αποκατάσταση παθήσεων του κάτω άκρου. Ιδιαίτερο αντικείμενο ενδιαφέροντος αποτελεί η εξατομικευμένη αντιμετώπιση της αρθρίτιδας ισχίου, με στόχο τη βελτίωση της κινητικότητας, τη μείωση του πόνου και την ταχεία επιστροφή των ασθενών στις καθημερινές δραστηριότητες. Οι βασικοί τομείς εξειδίκευσής του περιλαμβάνουν:
- Αρθροπλαστική ισχίου MIS
- Ρομποτική αρθροπλαστική γόνατος
- Χειρουργική κάτω άκρων
- Χειρουργική ποδοκνημικής και άκρου ποδός
- Ελάχιστα επεμβατικές τεχνικές (MIS)
- Αθλητιατρική και αποκατάσταση αθλητικών κακώσεων
Αρθροπλαστική ισχίου MIS στην Αθήνα | Επικοινωνήστε μαζί μας
Εάν αντιμετωπίζετε χρόνιο πόνο στο ισχίο, δυσκαμψία ή δυσκολία στη βάδιση, μπορείτε να επικοινωνήσετε με το ιατρείο μας για ολοκληρωμένη και εξατομικευμένη ορθοπεδική αξιολόγηση. Ο Δρ. Ιωάννης Γιαννακόπουλος εφαρμόζει σύγχρονες τεχνικές αρθροπλαστικής ισχίου MIS, με στόχο τη βελτίωση της κινητικότητας, τη μείωση του πόνου και την ασφαλή επιστροφή στην καθημερινότητα. Κλείστε το ραντεβού σας και ενημερωθείτε υπεύθυνα για τις σύγχρονες θεραπευτικές επιλογές στην αρθροπλαστική ισχίου.
Δρ. Ιωάννης Γιαννακόπουλος, MD, PhD, MHCM
Ορθοπεδικός Χειρουργός – Αθλητίατρος
Διευθυντής Ορθοπεδικής Κλινικής Χειρουργικής Κάτω Άκρων και Ρομποτικής Χειρουργικής Ιατρικό Κέντρο Αθηνών
Διδάκτωρ Πανεπιστημίου Κολωνίας, Γερμανίας
Master of Science Διοίκηση Μονάδων Υγείας , Πανεπιστήμιο Κύπρου
τ. Αν. Διευθυντής Πιστοποιημένου Κέντρου Αρθροπλαστικής Ισχίου & Γόνατος και Χειρουργικής Γόνατος,
τ. Διευθυντής Τμήματος Χειρουργικής Ποδοκνημικής και Άκρου Ποδός, Municipal Hospital Nettetal Germany
Λεωφόρος Κηφισίας 56 & Δελφών, Ιατρικό Κέντρο Αθηνών, Μαρούσι
Τηλέφωνα Επικοινωνίας: 6981105000